BI-RADS 4… Foi assim que tudo começou.
Desde o meu diagnóstico até o tratamento
Eu criei esse canal para falar sobre empreendedorismo usando meus conhecimentos de contabilidade, finanças e gestão de pessoas para ajudar quem quer empreender, mas não tem a menor ideia de como começar, também falar sobre política e trazer esse tema para o nosso cotidiano, porque isso ainda não está bem enraizado na cabeça do brasileiro.
Mas isso precisou dar um tempinho porque descobri que estava com câncer de mama. Pois é.
E como nova criadora de conteúdo, neste vídeo, quero trazer informações importantes, mostrando os meus próprios resultados dos exames que fiz, explicar o que aquelas palavras que ninguém te conta o que significa, como essa tal BI-RADS, por que o autoexame pode não ser o suficiente e como a medicina personalizada está mudando completamente o tratamento do câncer de mama.
Você sabe que existem tipos de câncer de mama que nem parecem câncer? E que seu tipo de tumor pode definir se você vai ou não precisar de quimioterapia?
Antes de te mostrar tudo isso… eu preciso te contar como essa história começou.
Que este é o primeiro de uma série de três vídeos sobre o câncer de mama.
No segundo, eu vou falar sobre o cenário do câncer de mama no Brasil, os percentuais de casos confirmados, trazendo um paralelo de tratamento do SUS e do sistema de saúde particular.
E no terceiro, vamos conversar sobre um tema ainda pouco discutido: o impacto do câncer no mercado de trabalho.
Diagnóstico é o melhor remédio.
Como minha avó materna teve câncer de mama, minha família e eu sempre ficamos em alerta.
Mas é importante ressaltar que não é só quem tem um caso na família é quem precisa se preocupar com isso. Não! Porque a genética não é a causa preponderante de ter ou não câncer de mama, e isso serve também para outros tipos de câncer.
Eu sempre fazia mamografia todos os anos e estava tudo ok.
Até que o médico me pediu uma ressonância magnética para comprovar o achado na mamografia, e neste laudo veio: Nódulo e microcalcificações na mama direita. Bi-Rads Categoria 4.
Mas o que quer dizer a sigla Bi-Rads e essa categoria?
E talvez você também já tenha feito um exame de mama e visto essa sigla no laudo, né?
BI-RADS é uma sigla em inglês que vem de Breast Imaging Reporting and Data System.
Traduzindo: é um sistema de classificação criado para padronizar os resultados dos exames de mama — como a mamografia, o ultrassom e a ressonância.
O Colégio Americano de Radiologia criou esse sistema nos Estados Unidos para que médicos do mundo todo falem a mesma língua ao interpretar os exames.
O BI-RADS trouxe não só uma forma organizada de escrever o laudo, mas também categorias numéricas, que indicam o risco de malignidade e orientam o próximo passo.
Do 0 ao 6, cada número conta uma parte dessa história:
de um exame inconclusivo até um diagnóstico confirmado de câncer.
O BI-RADS 0 Significa que o exame precisa ser completado com imagens adicionais ou comparação com exames anteriores, para que o médico tenha certeza do que está vendo.
👉 Laudo Bi-Rads 1 significa que está tudo normal.
👉 O 2 quer dizer que é algo benigno, tipo um cisto ou calcificação sem risco.
👉Para o laudo 3 indica que é provavelmente benigno, mas o médico pede pra acompanhar.
👉 4 já pede investigação — pode precisar de uma biópsia.
👉 5 mostra alta suspeita de câncer.👉 E o 6 é quando o diagnóstico de câncer já foi confirmado por biópsia.
Antes da Bi-Rads
Antigamente, cada radiologista escrevia o laudo do seu jeito, sem um padrão, nem uma linguagem única e então, um mesmo exame podia receber descrições completamente diferentes dependendo do médico.
Um chamava de “nódulo suspeito”, outro dizia “imagem densa”, outro escrevia “achado duvidoso”.
E no fim… ninguém falava nada com nada.
Isso confundia os médicos que recebiam o laudo e, pior, deixava muitas mulheres sem saber o que aquele resultado realmente queria dizer.
Era um tempo em que o diagnóstico dependia mais da interpretação do médico do que da imagem em si.
E infelizmente, isso fazia com que muitos casos de câncer de mama só fossem descobertos em estágios mais avançados, quando o tratamento já era mais difícil ou também poderia iniciar um tratamento desnecessário.
Foi diante desse problema que o American College of Radiology (ACR) ou Colégio Americano de Radiologia, nos Estados Unidos, decidiu criar um sistema que unificasse a linguagem e ajudasse médicos e pacientes a entenderem melhor o que o exame mostrava.
E assim nasceu o BI-RADS — uma forma padronizada, simples e universal de descrever os achados dos exames de mama.
Desde então, o diagnóstico se tornou mais claro, mais rápido e muito mais preciso.
E esse sistema deu tão certo que foi adotado para outros tipos de câncer como:
PI-RADS (Próstata) 🧔
LI-RADS (Fígado) 🫀
TI-RADS (Tireoide) 🦋
LUNG-RADS (Pulmão) 🫁
NI-RADS (Cabeça e Pescoço) 🧠
Investigando mais a fundo – A biópsia
Fui, então, para saber se o que as imagens identificaram era mesmo alguma coisa para me preocupar.
Fui fazer biópsia. E se não fosse a parte do drama da investigação, para saber se estava com câncer ou não, foi a parte mais interessante do processo.
Como na mamografia tiveram achados de microcalcificações suspeitas e na ultrassonografia, nódulo suspeito, precisei fazer dois tipos de biópsia: Guiada por ultrassonografia e guiada por mamografia, chamada Mamotomia ou Core Biopsy.
As duas fazem a mesma coisa, tiram um pedaço da lesão para análise, mas a forma como isso é feito é diferente.
A biópsia guiada por ultrassonografia tem uma agulha fina que vai coletar o material do nódulo pois as microcalcificações são somente detectáveis em mamografia.
Já a mamotomia é por uma agulha grossa, feita em uma mesa especial guiada por um mamógrafo acoplado na mesma mesa (mesa estereotáxica de mamotomia). É muito interessante e high-tech! O material coletado é maior e também é coletado tecido que não é visto na ultra como é o caso de microcalcificações.
Por isso, eu digo, minhas caras, é super importante fazer, no mínimo, esses dois exames de imagem.
Se um não detecta, o outro pode detectar!
E se você tem implantes mamários, não tem problema. Os radiologistas já estão preparados para fazer tanto o exame de imagem quanto as biópsias, caso necessário.
O problema é não fazer.
A chegada do Resultado
Essa parte não foi fácil.
A gente não está preparada para uma notícia ruim.
Quando chegou o resultado:

Pareceu que eu tinha recebido uma descarga elétrica de 1 milhão de kw que percorreu o meu corpo desde a minha cabeça até o meu dedinho do pé. Eu consigo me lembrar dessa sensação até hoje.
Eu fiquei uns 3 dias para digerir essa informação e mais 3 dias para reportar para minha família.
Não me orgulho disso.
Eu sou dessas pessoas que tem que ter um plano B para tudo.
Também precisava desse tempo para ajustar os meus próximos passos a serem dados, como o tipo de tratamento que eu iria optar sem interferência de terceiros, mesmo que estes terceiros sejam os que querem o melhor para mim.
Eu precisava desse tempo.
Eu tinha um nódulo maligno para remover e também microcalcificações que podiam evoluir para uma coisa mais séria mais para frente.
E é por isso que é muito importante entender os tipos de câncer de mamas pois para cada um existe um tipo de tratamento específico que leva em consideração tanto o tipo histológico da lesão quanto às suas características genômicas.
Outra coisa muito importante é o que veremos a seguir que existem tipos de câncer de mama que nem se parecem com câncer.
Características histológicas
As características histológicas mostram, ao microscópio, como as células da mama se comportam e se organizam, ajudando a identificar o tipo e a agressividade do câncer.
Os Cânceres de mama se dividem em Não Invasivos e Invasivos:
Carcinoma “in situ”
O Carcinoma Ductal “in situ” ou CDIS, onde foi o meu caso, é um tipo de câncer que se dá no ducto mamário.
Para explicá-lo é necessário que a gente conheça a estrutura da mama.
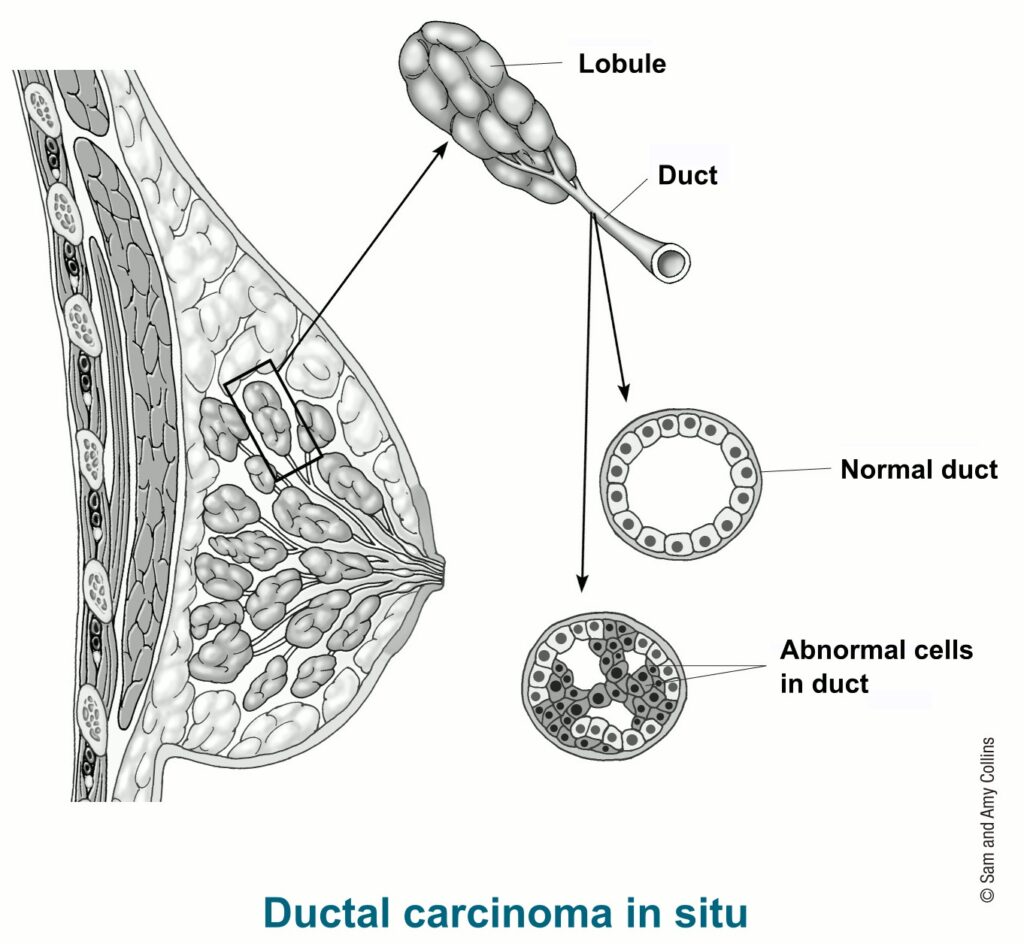
A mama consiste, em termos gerais, em lóbulos mamários (glândula onde se fabrica o leite materno) e os ductos onde se leva o leite até o mamilo.
O carcinoma ductal “in situ” se forma dentro do ducto. Por isso “in situ”.
Se o carcinoma se formar dentro do lóbulo, chama-se Carcinoma Lobular “in situ” (LCIS), mais raro do que o ductal.
Quando o carcinoma transpassa da parede tanto do lóbulo quanto do ducto, chama-se Carcinoma Invasivo, podendo invadir os gânglios linfáticos e até órgãos distantes (câncer metastático).
As características histológicas mostram, ao microscópio, como as células da mama se comportam e se organizam, ajudando a identificar o tipo e a agressividade do câncer.
Os Cânceres de mama se dividem em Não Invasivos e Invasivos:
oma Invasivo, podendo invadir os gânglios linfáticos e até órgãos distantes (câncer metastático).
Carcinoma Invasivo (IDC)
O Carcinoma Ductal Invasivo (IDC) é o mais comum, onde aflige cerca de 70 a 80% das mulheres diagnosticadas a cada ano. Já o Carcinoma Lobular Invasivo (ILC), é responsável por 10 a 15% dos casos diagnosticados.
Além dos Carcinomas In Situ e Carcinomas Invasivos existem outros tipos mais raros de câncer de mama como:
Câncer de Mama Inflamatório (IBC)
Agressivo. É um tipo raro (1 a 5% dos diagnósticos). Apresenta inchaço na mama, covinhas na pele e vermelhidão. Mais comumente em mulheres negras e mais jovens.
Câncer de Mama Metaplásico
Outra forma rara (menos de 1% dos diagnósticos) de câncer é também agressiva. Com tumores de crescimento rápido e são mais propensos a metástase. Como são muito raros, não são muito estudados. Se assemelha aos tumores invasivos, mas ao ser estudado no microscópio, mostram vários tipos de células cancerígenas.
Angiossarcoma de Mama
É um tipo raro e agressivo de câncer, que se forma nas células que revestem os vasos sanguíneos ou linfáticos dentro do tecido mamário.
Diferente dos tipos mais comuns de câncer de mama, que surgem nos ductos ou lóbulos, o angiossarcoma nasce da rede vascular da mama, o que faz com que ele tenha um comportamento mais rápido e invasivo.
Existem dois tipos principais de angiossarcoma de mama:
Angiossarcoma de Mama Primário
O primário, que aparece sem causa aparente, geralmente em mulheres mais jovens, entre 30 e 50 anos. Ele costuma surgir como uma mancha arroxeada ou avermelhada na pele da mama, que pode crescer rápido e lembrar um hematoma.
Angiossarcoma de Mama Secundário
E o secundário, que acontece em mulheres que já tiveram câncer de mama e fizeram radioterapia.
Nesse caso, ele pode surgir anos depois do tratamento, normalmente na área que recebeu a radiação. A pele pode ficar escurecida, endurecida ou com aspecto violáceo, o que às vezes faz a pessoa pensar que é apenas uma irritação local.
O patologista realiza o diagnóstico do angiossarcoma ao analisar no microscópio o tecido coletado na biópsia e identificar as células malignas dos vasos sanguíneos.
Como esse tipo de câncer cresce rapidamente, o tratamento precisa ser imediato.
O principal tratamento é a cirurgia para retirar toda a área afetada, e em alguns casos, é preciso associar quimioterapia ou radioterapia complementar.
Apesar de ser um câncer raro, o angiossarcoma de mama exige atenção e acompanhamento especializado, porque tem alta chance de voltar ou se espalhar para outros órgãos, como pulmões e fígado.
Principais sintomas:
- Inchaço, dor ou sensação de nódulo na mama;
- Mudança na cor da pele, que pode ficar arroxeada, avermelhada ou azulada, parecendo um hematoma;
- Crescimento rápido da área afetada;
- Em alguns casos, espessamento da pele e sensibilidade local.
Por isso, toda mudança na pele da mama — especialmente em mulheres que já fizeram tratamento de câncer — deve ser investigada com cuidado.
Quanto mais cedo o diagnóstico, maiores são as chances de controle da doença e de um bom resultado no tratamento.
Doença de Paget da Mama
É um tipo raro de câncer de mama que atinge o mamilo e a aréola, aquela parte mais escura da pele ao redor. Ela representa apenas de 1% a 3% dos casos de câncer de mama, mas merece atenção porque costuma ser confundida com uma irritação ou alergia comum.
Essa doença acontece quando as células cancerígenas que se formam nos ductos mamários, os canais que levam o leite até o mamilo, migram até a superfície da pele. Ou seja, o problema começa dentro da mama e se manifesta no mamilo, em forma de vermelhidão, descamação, coceira, dor, ou uma crosta que não melhora com pomadas. Às vezes também pode haver saída de secreção (às vezes com sangue) ou inversão do mamilo, o que leva muitas mulheres a pensar que é apenas uma irritação passageira.
O diagnóstico é feito através de exame clínico e biópsia da pele do mamilo, que revela as chamadas células de Paget, típicas desse tipo de tumor. Normalmente também se faz mamografia e ultrassom para verificar se há um câncer ductal dentro da mama, já que o Paget muitas vezes está ligado a ele.
O tratamento depende da extensão da doença: pode envolver cirurgia conservadora, mastectomia parcial, radioterapia, quimioterapia ou hormonioterapia, conforme o caso.
Apesar de ser um tipo de câncer mais raro, quando diagnosticado cedo, a Doença de Paget da mama tem altas chances de cura. Por isso, qualquer alteração no mamilo — como descamação, vermelhidão, dor, secreção ou ferida que não cicatriza — precisa ser avaliada por um mastologista.
Quanto mais cedo o diagnóstico, maiores as chances de um tratamento simples e eficaz.
Câncer de Mama nos Homens
O câncer de mama em homens é raro, mas real. Apesar de representar apenas cerca de 1% dos casos de câncer de mama, ele também pode acontecer porque os homens têm tecido mamário, ainda que em menor quantidade que as mulheres. O grande problema é que, por falta de informação, os sintomas costumam ser ignorados ou confundidos com algo simples, e o diagnóstico acaba sendo feito em estágios mais avançados, quando o tratamento é mais difícil.
Os sinais de alerta são parecidos com os das mulheres: carocinho ou nódulo na região do mamilo, mudança na forma ou retração do mamilo, vermelhidão, feridas, descamação, saída de secreção com sangue ou até caroços nas axilas.
Esses sintomas merecem atenção, principalmente em homens acima dos 50 anos ou com histórico familiar de câncer de mama ou de ovário.
Alguns fatores aumentam o risco, como mutações genéticas nos genes BRCA1 e BRCA2, uso de anabolizantes, doenças do fígado, obesidade e envelhecimento, já que tudo isso pode alterar o equilíbrio hormonal e favorecer o crescimento anormal das células mamárias. Por isso, é fundamental que os homens também aprendam a observar e palpar a região do mamilo e das axilas, prestando atenção a qualquer mudança.
O Outubro Rosa também é para eles, porque quanto mais cedo o câncer for descoberto, maiores são as chances de cura.
O Tratamento
Quando eu conversei com a mastologista, ela, inicialmente, tinha me proposto um tratamento menos radical que consistia na remoção do tecido lesionado. Só que haviam microcalcificações e removendo todas estas lesões poderia não sobrar muita coisa, partindo para a remoção completa da mama.
Conversamos sobre o caso de minha avó que também havia tido câncer de mama e que eu teria uma maior chance de recidiva (termo utilizado para dizer que o câncer voltou).
O que pesou na minha decisão foi a minha idade.
Hoje em dia, estou relativamente bem de saúde, tirando a parte do câncer de mama e do pós-operatório, estou bem. Não tenho colesterol alto, não tenho pressão alta nem de diabetes ou outro mal do século XXI, mas não sei como estarei daqui a 5 ou 6 anos ou onde estarei.
Então decidi junto à mastologista que me acompanha, pela cirurgia de mastectomia bilateral radical, onde removi as duas mamas e também a aréola e mamilo direitos por prudência, devido à lesão estar muito perto do mamilo e não ter área de segurança o suficiente.
Essa área de segurança é para assegurar que não foi deixada para trás nenhuma célula cancerosa.
Mas para chegar nessa decisão, foi preciso entender os subtipos do câncer de mama, que por causa deles vai ser feita a escolha do tratamento.
E para isso há um exame chamado Exame Imuno-histoquímico.
E eu não sabia que o material que a gente colhe na biópsia, ao analisado ele ainda fica armazenado por até 20 anos!
Exame Imuno-Histoquímico – Subtipos de CA de Mama

| Antígeno (teste) | O que ele mostra | Seu resultado | O que isso significa |
| RE (ER) – Receptor de Estrogênio | Indica se as células do tumor “usam” o hormônio estrogênio para crescer. | Positivo em 100%, com intensidade forte. | O tumor é sensível ao estrogênio, o que é bom — ele responde bem à hormonioterapia (tratamentos que bloqueiam os hormônios femininos). |
| RP (PR) – Receptor de Progesterona | Mostra se o hormônio progesterona também estimula o crescimento. | Positivo em 100%, com intensidade forte. | Assim como o estrogênio, o tumor responde à progesterona, reforçando que é um tipo hormonalmente dependente e geralmente menos agressivo. |
| HER2 – Human Epidermal growth factor Receptor 2 | É uma proteína que acelera o crescimento das células. | Escore 0 (sem marcação). | Isso significa que não há superexpressão do HER2, ou seja, o tumor não é do tipo HER2-positivo. É um bom sinal — tende a ser menos agressivo e não exige terapia-alvo anti-HER2. |
| Ki-67 | Mede a velocidade de multiplicação das células tumorais. | Positivo em apenas 5% das células. | Um índice baixo (abaixo de 10%) indica que o tumor cresce lentamente, o que é um ótimo indicador de prognóstico. |
| p63 e CK5/6 | São marcadores usados para confirmar a origem das células (mioepiteliais e ductais). | p63 positivo; CK5/6 negativo em parte da lesão. | Esses marcadores ajudam a confirmar o diagnóstico de carcinoma ductal in situ (CDIS), mostrando que o tumor ainda está confinado nos ductos, sem invasão para o tecido ao redor. |
O exame imuno-histoquímico é feito depois da biópsia da mama e serve para identificar o tipo exato de câncer de mama.
Mas por que este exame é tão importante?
No laboratório, o patologista usa anticorpos especiais que mostram quais proteínas estão presentes nas células do tumor.
Essas proteínas revelam se o câncer responde a hormônios (como estrogênio e progesterona) ou se há excesso da proteína HER2, que faz o tumor crescer mais rápido.
Com essas informações, o mastologista consegue definir o subtipo do câncer e escolher o tratamento mais adequado — como hormonioterapia, terapia-alvo ou quimioterapia.
Mas nem sempre foi assim.
Na realidade, essas descobertas são muito recentes, datadas de 2020, como veremos a seguir:
O câncer de mama e a era da medicina personalizada
Durante muito tempo, o câncer de mama era tratado como uma única doença.
Descobria-se um tumor, retirava-se a mama, fazia-se quimioterapia — e pronto.
O problema é que, mesmo com o mesmo tratamento, algumas mulheres se curavam e outras não.
A medicina ainda não entendia por que os resultados eram tão diferentes.
Com o avanço da ciência, os pesquisadores descobriram que o câncer de mama não é um só, mas sim vários tipos de doenças diferentes, com comportamentos e respostas ao tratamento distintos.
Essa descoberta transformou completamente a forma de diagnosticar e tratar a doença, dando origem ao que hoje chamamos de fatores moleculares.
Como tudo começou: a descoberta dos fatores moleculares
🏛️ Antes da era molecular (até os anos 1970)
Antes, o diagnóstico do câncer de mama era baseado apenas em aspectos clínicos e histológicos — ou seja, como o tumor se apresentava no exame físico e ao microscópio.
Não existia ainda a noção de que as células poderiam ter comportamentos biológicos diferentes.
O tratamento era o mesmo para todas: mastectomia radical e, quando possível, radioterapia.
Anos 1970–1980: A descoberta dos receptores hormonais
Nos anos 1970, veio a primeira grande virada.
Pesquisadores descobriram que algumas células de câncer de mama tinham receptores que reagiam aos hormônios femininos, principalmente o estrogênio (ER) e a progesterona (PR).
Esses tumores cresciam quando expostos a esses hormônios — e, portanto, poderiam ser controlados bloqueando essa ação.
Em 1973, o teste para receptores de estrogênio (ER) começou a ser usado na prática clínica, permitindo identificar quem se beneficiaria da hormonioterapia (como o tamoxifeno).
Foi o início da individualização do tratamento.
Anos 1980–1990: A descoberta do HER2
Em 1987, cientistas da Universidade da Califórnia identificaram o gene HER2 (Human Epidermal Growth Factor Receptor 2), responsável por produzir uma proteína que estimula o crescimento celular.
Quando o gene está superativado, ele faz as células crescerem de forma descontrolada.
No começo, isso parecia uma má notícia — tumores com HER2 positivo eram muito agressivos.
Mas, em 1998, a história mudou com a aprovação do trastuzumabe (Herceptin), a primeira terapia-alvo do mundo, capaz de bloquear essa proteína.
Foi uma revolução: pela primeira vez, a medicina tinha um tratamento criado sob medida para um tipo específico de câncer de mama.
Anos 2010: A popularização do exame imuno-histoquímico
Como os testes genéticos eram caros, os cientistas criaram uma alternativa acessível e precisa: o exame imuno-histoquímico.
Ele detecta, nas amostras da biópsia, a presença ou ausência de quatro marcadores principais:
ER, PR, HER2 e Ki-67.
Desde então, toda biópsia de câncer de mama deve incluir esses resultados — eles são a base para definir o subtipo molecular e guiar o tratamento.
Hoje: A era da medicina personalizada
Atualmente, o diagnóstico do câncer de mama vai muito além do “tem ou não tem”.
Os médicos analisam o perfil biológico e genético do tumor, e com isso escolhem o tratamento mais eficaz e menos tóxico.
Exames como o Oncotype DX, MammaPrint e PAM50 refinam ainda mais essa análise, mostrando se a paciente realmente precisa de quimioterapia.
No Brasil, o exame imuno-histoquímico é oferecido pelo SUS desde 2018, garantindo que todas as mulheres tenham acesso a essa tecnologia essencial.
Agora que sabemos como a medicina evoluiu, é hora de conhecer os quatro marcadores principais que ajudam o médico a entender como o tumor se comporta e qual tratamento é mais eficaz.
ER e PR: os receptores hormonais
As duas primeiras siglas vêm do inglês:
- ER = Estrogen Receptor → Receptor de Estrogênio
- PR = Progesterone Receptor → Receptor de Progesterona
Esses receptores funcionam como “antenas” nas células mamárias, que captam os hormônios femininos — o estrogênio e a progesterona — e, a partir daí, estimulam o crescimento da célula.
Quando o câncer é ER e PR positivos, significa que o tumor cresce com o estímulo hormonal.
Mas essa é uma boa notícia: porque existe tratamento capaz de bloquear esses hormônios, impedindo que o tumor continue crescendo.
Esse tratamento é a hormonioterapia, e ele é altamente eficaz nesse tipo de câncer.
HER2: o botão de crescimento das células
A terceira sigla, HER2, vem de Human Epidermal growth factor Receptor 2.
É uma proteína que fica na superfície das células e age como um botão de aceleração: quando ativada, ela manda a célula crescer e se dividir.
Em algumas pessoas, o gene que produz o HER2 se multiplica em excesso, fazendo com que as células recebam ordens constantes para se multiplicarem.
Esse é o chamado câncer de mama HER2-positivo, que tende a ser mais agressivo.
Mas, novamente, a ciência transformou essa má notícia em boa:
Hoje existem terapias-alvo específicas (como o trastuzumabe, conhecido como Herceptin) que bloqueiam o HER2 e impedem o tumor de crescer.
Ki-67: a velocidade de multiplicação
Por fim, o Ki-67 é o marcador que mede o ritmo de crescimento do tumor.
Ele mostra quantas células estão se dividindo no momento da análise.
- Ki-67 baixo → o tumor cresce devagar, é menos agressivo.
- Ki-67 alto → o tumor cresce rápido e tende a exigir tratamento mais intenso.
Em resumo, o Ki-67 é como o velocímetro das células — quanto mais alto, mais rápido o câncer está avançando.
E quando juntamos tudo isso…
Esses quatro marcadores — ER, PR, HER2 e Ki-67 — são analisados juntos.
É a combinação deles que forma os subtipos moleculares do câncer de mama.
Cada subtipo se comporta de um jeito diferente e responde a tratamentos diferentes.
Essa é a base da medicina personalizada: duas mulheres podem ter tumores do mesmo tamanho e estágio, mas, se seus marcadores forem diferentes, receberão tratamentos totalmente distintos.
💗 Em resumo:
Os fatores moleculares são como a “impressão digital” do tumor.
Eles mostram de onde vem a força dele, o que o alimenta e o quão rápido cresce.
Com essa informação, o médico consegue traçar o plano de tratamento ideal para cada paciente — mais eficaz, mais direcionado e com menos efeitos colaterais.
Depois que o exame imuno-histoquímico identifica os marcadores (ER, PR, HER2 e Ki-67), o médico cruza esses resultados e classifica o tumor em um dos quatro grandes subtipos moleculares.
Cada um tem um “jeito próprio” de crescer, reagir ao tratamento e evoluir.
Luminal A – o tipo mais comum e de crescimento lento
O Luminal A é o subtipo mais frequente entre as mulheres e, felizmente, o menos agressivo.
Ele apresenta:
- Receptores hormonais positivos (ER+ e PR+);
- HER2 negativo;
- Ki-67 baixo (cresce devagar).
Esses tumores costumam responder muito bem à hormonioterapia — um tratamento que bloqueia o estrogênio e impede o tumor de crescer.
Como são lentos e previsíveis, raramente precisam de quimioterapia.
💡 Em resumo:
O Luminal A é como um fogo controlado: existe, mas responde bem ao tratamento e tem ótimo prognóstico.
Luminal B – mais ativo e com crescimento acelerado
O Luminal B também tem receptores hormonais positivos, mas com Ki-67 alto, o que indica um crescimento mais rápido.
Em alguns casos, também pode apresentar HER2 positivo.
Ele é um tipo mais ativo e pode precisar de hormonioterapia associada à quimioterapia ou até terapia-alvo, dependendo do perfil.
O prognóstico é bom, mas requer acompanhamento mais rigoroso.
💡 Em resumo:
O Luminal B é como um fogo que se espalha com mais rapidez — ainda controlável, mas que exige vigilância e múltiplas estratégias.
HER2-positivo – o tipo acelerado, mas com tratamento específico
O câncer de mama HER2-positivo é aquele que produz a proteína HER2 em excesso, o que faz as células se multiplicarem descontroladamente.
Durante muito tempo, os médicos consideraram esse um dos tipos mais agressivos, mas as terapias-alvo — como o trastuzumabe e o pertuzumabe — mudaram esse cenário ao bloquear o HER2 e frear o crescimento do tumor.
Hoje, com o tratamento correto, as taxas de cura são altas.
💡 Em resumo:
O HER2-positivo é como um carro acelerado — rápido e potente —, mas que agora pode ser controlado com o freio certo: a terapia-alvo.
Triplo-negativo – o tipo mais desafiador e de crescimento rápido
O câncer de mama triplo-negativo é o mais agressivo entre os quatro subtipos.
Chama-se assim porque não tem nenhum dos três principais receptores:
- Não responde ao estrogênio (ER–),
- Nem à progesterona (PR–),
- Nem à proteína HER2 (HER2–).
Por isso, não há hormonioterapia nem terapia-alvo eficaz — o tratamento se faz com quimioterapia e, em alguns casos, imunoterapia.
Ele é mais comum em mulheres jovens, e o crescimento costuma ser rápido, exigindo diagnóstico e ação precoces.
💡 Em resumo:
O triplo-negativo é como um fogo fora de controle — sem “botões” para desligar, mas que ainda pode ser combatido com as armas certas, como a quimioterapia e a imunoterapia.
🩺 Comparativo rápido entre os subtipos
| Subtipo | ER/PR | HER2 | Ki-67 | Agressividade | Tratamento principal |
| Luminal A | + | – | Baixo | Baixa | Hormonioterapia |
| Luminal B | + | ± | Alto | Moderada | Hormonioterapia + Quimioterapia |
| HER2-positivo | – | + | Alto | Alta | Terapia-alvo + Quimioterapia |
| Triplo-negativo | – | – | Alto | Muito alta | Quimioterapia / Imunoterapia |
💬 Em resumo:
Saber o subtipo molecular do câncer de mama é entender como ele se alimenta e se comporta.
Essa informação é o que permite aos médicos tratar cada paciente de forma personalizada, usando a estratégia mais eficaz para o tipo específico de tumor que ela tem. 💗
Conclusão – Informação e diagnóstico precoce salvam vidas
O câncer de mama é uma doença complexa, que pode se apresentar de muitas formas — lentas ou agressivas, hormonais ou não, visíveis ou silenciosas.
Mas a boa notícia é que a ciência avançou como nunca: hoje sabemos que cada tumor tem sua própria identidade, sua “impressão digital biológica”, e isso permite tratamentos cada vez mais precisos e eficazes.
Entender o que são ER, PR, HER2 e Ki-67 não é apenas um detalhe de laudo médico — é compreender como o tumor se comporta, quais armas a medicina pode usar e quais as chances de cura.
Essas descobertas transformaram a forma de tratar o câncer de mama, mas nada é mais importante do que o diagnóstico precoce.
Quanto antes uma mulher (ou homem) descobre o câncer, maiores são as chances de tratamento menos agressivo, mais rápido e com cura completa.
Por isso, fazer os exames de rotina, observar o próprio corpo e buscar ajuda ao notar qualquer alteração é o passo mais importante para vencer essa doença.
O conhecimento salva, mas o tempo também.
Cada dia conta — e o diagnóstico precoce continua sendo o maior aliado da vida.

